مراقبتها و مسائل شایع نوزاد پسر

در این مقاله به مرور مراقبت های اولیه و پایه ای و روتین در یک نوزاد پسر میپردازیم که هر مادر باید در مورد آن آگاهی داشته باشد. همچنین به مسایل شایعی که در یک نوزاد پسر ممکن است با آن برخورد نماید اشاره میشود تا در صورت مواجهه با آن از استرس ها و نگرانی های شما کاسته شود و شما در روزهای تعطیل و یا در نیمه شب غافلگیر این مسائل نشوید. از طرفی بعضی مسائل اورژانسی درنوزاد پسر وجود دارد که هر مادری ضروری است که در مورد آن ها حداقل یکبار شنیده باشد و با آنها آشنا باشد، تا درصورتی که خدای ناکرده با آن موارد برخورد نمود بتواند بهترین و سریعترین اقدام لازم را برای فرزندش انجام دهد، و به علت عدم آگاهی از آنها موارد، زمان طلایی پیشگیری یا درمان آن مورد را از دست ندهد.
نکاتی درمورد مراقبت های اولیه و پایه ای نوزاد پسر
تمیز کردن مرتب و بهداشت محل ناحیه ژنیتال بسیار مهم بوده و از انتشار و آلودگی و عفونت های ناحیه تناسلی و ادراری جلوگیری مینماید. روش پاک کردن آلودگی های ناحیه ژنیتال مانند دختران از سمت جلو ناحیه ژنیتال به سمت عقب و ناحیه مقعد و باسن باید باشد که با استفاده از پنبه خیس وگرم انجام میشود.
- در زمان ادرار کردن باید به جریان خوب و نرمال ادرار نوزاد توجه کرد. توجه شود که جریان ادرار به صورت قطره قطره و یا جریان باریک ادرار نباشد.
- زیرا در مواردی گاه محل خروج ادرار بسیار تنگ بوده و یا با پوست روی نوک آلت (به نام پرپوس) که باعث تنگی در محل خروج ادرار شده مواجه میشویم و در این موارد نیاز به ختنههای زودرس در روزهای اول تولد میباشد.

- از پزشک کودکان خود بخواهید تا قبل از ترخیص از بیمارستان برای شما بگوید که آیا ژنیتال نوزاد شما سالم میباشد یا نه.
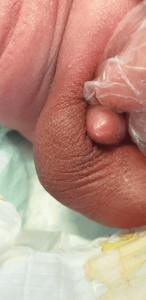
۱- هیدروسل

بصورت تورم یک طرفه و یا دو طرفه بیضهها در داخل کیسه بیضه میباشد، که این تورم از بدو تولد و یا در روزهای اول تولد ممکن است دیده شود. بیضهها در لمس سفت به نظر نمیرسند و نرم هستند و رنگ آنها صورتی رنگ و یا نرمال است. بیضهها در لمس درد و حساسیت ندارند. پوست بیضه معمولاً تحت کشش نبوده رنگ بیضهها نباید عنابی رنگ و یا قرمز تیره باشند.
هیدروسل در حقیقت تجمع مایع دور بیضهها در کیسه بیضه است که از بدو تولد یا چند روز بعد از تولد ظاهر میشود و اندازه و بزرگی آن میتواند ثابت باشد و یا گاه اندازه آن میتواند متغیر باشد و کم و زیاد شود. که این به واسطه وجود دو نوع هیدروسل مختلف میباشد.
در نوع اول (غیر ارتباطی) مایع دور بیضه هیچ ارتباطی با اطراف ندارد و مایع دور بیضه داخل یک کیسه جمع شده و محبوس است و لذا اندازه آن تغییر نمیکند.
در نوع دوم (ارتباطی) مایع دور بیضه با حفره داخل شکم ارتباط باریک داشته و مایع از مجرای باریکی به داخل فضای شکم جابجا میشود و در حرکت است و لذا اندازه آن تغییر میکند در حالت درازکش بزرگتر و در حالت ایستاده کوچکتر میشود.
هیدروسل معمولاً باعث درد و ناراحتی برای نوزادن نمیشود و خطری نداشته و تأثیری در روند تکامل و رشد طبیعی بیضهها ندارد و جای نگرانی نمیباشد. در صورت تشخیص بالینی توسط متخصص، حتما نیاز به بررسیهای بیشتر مثل سونوگرافی نمیباشد فقط پیگیری و معاینه آن در فواصل چند هفته یا چند ماه لازم است. هیدروسل معمولاً خود به خود طی چند هفته یا چند ماه کم کم جذب شده و از بین میرود و درمان لازم ندارد البته در انواعی که به داخل حفره شکم ارتباط دارند گاه ممکن است تا مدتهای طولانی باقی بماند و نیاز به درمانهای جراحی داشته باشند. در صورت عدم بهبود طی چند ماه از تولد پس نیاز به مشاوره جراح و یا ارولوژیست میباشد. تشخیص توسط سونوگرافی قطعی میشود ولی در صورتی نیاز میشود که که پزشک متخصص به تشخیص اطمینان ندارد.
در نوع هیدروسل ارتباطی فتق کشاله ران هم ممکن است دیده شود که باید مراقب آن هم بود.
اگر به صورت اتفاقی تورمیدر بیضه نوزاد خود یا شیرخوار خود مشاهده مینمایید حتماً باید با یک پزشک متخصص کودکان مشاوره نمایید تا تشخیص صحیح داده شود و تشخیص هیدروسل را از عفونت بیضه و یا از پیچش بیضه (تورشن بیضه) و یا از فتق کشاله ران افتراق داده شود چرا که هر کدام از اینها جزو مسائل اورژانسی بیضه هستند. در این موارد است که سونوگرافی بیضه و سونوگرافی داپلر ضروری است و برای تشخیص بسیار کمک کننده است گرچه معاینه دقیق هم لازم است.

در یک جنین سالم در حالت عادی، بیضهها در داخل شکم قرار داشته و روی غشای نازکی که دور جدار داخلی شکم را پوشانده است قرار میگیرد. در ماه هفتم حاملگی بیضهها همراه با غشاء نازک در زیر خود به سمت پایین نزول کرده و به داخل کیسه بیضه (اسکروتوم) میرسند قبل از تولد ارتباط آن مجرا با حفره داخل شکم قطع میشود و مایع داخل آن جذب میشود. و در صورتی که مجرا خود بخود بسته نشود یا اینکه مایع داخل کیسه بیضه جذب نشود آنگاه هیدروسل برای نوزاد ایجاد میشود.
در چه مواردی لازم است که به پزشک مراجعه شود:
۱- بزرگ شدن و تورم بیضه طی چند دقیقه یا چند ساعت که همراه باشد با بیقراری و گریه زیاد نوزاد و یا تغییر رنگ تیره در پوست کیسه بیضه و سفت شدن بیضهها و درد وحساسیت بیضه در لمس. که در این موارد هرچه سریعتر باید طی چند دقیقه به پزشک مراجعه نمود چرا که ممکن است جزو یکی از موارد اورژانس بیضه باشد.
۲- ظاهر شدن علائم جدید در بیضه نوزاد از جمله تغییر رنگ و یا حساسیت و دردناک بودن و یا بزرگتر بودن یکی از بیضهها یا هر دو بیضه و یا سفت شدن بیضهها در لمس. که این علائم جدید میتواند به علت مشکلات اورژانسی و یا غیر اورژانسی در نوزاد باشد.
درمان هیدروسل نوع غیر ارتباطی (که اندازه آن تغییر نمیکند) ضروری نمیباشد مگر اینکه بیشتر از یک سال طول میکشد و هنوز اندازه آن کوچک تر نشده باشد.
درمان هیدروسل نوع ارتباطی که اندازه آن با جابجایی نوزاد کوچک و بزرگ میشود بهتر است که هرچه سریعتر درمان شود چرا که خطر همراهی با فتق کشاله ران وجود دارد.
هیدروسل در نوزادان شایعتر از شیرخواران میباشد و در نوزادان نارس هم شایع تر از بقیه است.
تورشن بیضه یا پیچ خوردن بیضه

احتمال بروز این مسئله یعنی تورشن بیضه در نوزادان پسر، ۶ نوزاد در هر صد هزار تولد میباشد. ولی به علت اهمیت آن از نظر اورژانسی بودن و حیاتی بودن این مسئله توجه زیادی به آن شده است. وقوع این مسله در یک نوزاد خطرناک و یک اورژانس پزشکی میباشد.
وقوع این مسئله در نوزادان پسر، حدود ۱۲ درصد کل تمام تورشن های کودکان میباشد.
پیچ خوردگی بیضه منجر به ایسکمی حاد با عوارض ناشی از آن مثل مرگ بیضه مبتلا و، مانند ناهنجاری عملکرد بیضه و ناباروری میشود. علت دقیق پیچ خوردگی نوزادان مشخص نشده است. با این حال، عوامل مستعد کننده عبارتند از زایمان دشوار، زایمان بریچ (تولد با پا )، وزن زیاد هنگام تولد.چند قلویی. موارد پیچخوردگی نوزادان به دو گروه تقسیم میشود:
۱- قبل از تولد، که در آن پیچ خوردگی هنگام زایمان تشخیص داده میشود
و ۲- گروه تورشن پس از تولد، که در آن پیچ خوردگی در روز های بعد تشخیص داده میشود. گزارش شده است که حدود ۷۰٪ موارد قبل از تولد رخ میدهد، مابقی در اولین ماه زندگی نوزاد رخ میدهد. نوزاد تازه متولد شده ممکن است بدون هیچ علامتی باشد و سالم به نظر برسد.
تشخیص افتراقی گسترده است و شامل، پیچ خوردگی زائده های بیضه، فتق کشاله ران، ضربه به دنبال زایمان بریچ، خونریزی داخل بیضه و کیسه بیضه،عفونت بیضه میباشد.
وقوع تورشن قبل یا حین زایمان
تورشنهای قبل و حین تولد بیشترین درصد تورشن دوران نوزادی (یعنی در ۳۰ روز اول تولد) میباشند. وقوع این تورشن در داخل رحم قبل از تولد و یا در حین تولد رخ میدهد که بلافاصله پس از تولد ممکن است قابل تشخیص نباشد و علامتی نداشته باشد و رنگ کیسه بیضه ممکن است تغییر واضحی نکرده باشد. و ممکن است بدون درد و یا تورم و یا بدون تغییرتیرگی و یا کبودی رنگ باشد و شاید اندازه بیضه مبتلا بزرگ نباشد. ولی در مواردی هم میتواند با تورم و تغییر رنگ و قرمزی و یا کبودی و یا سفتی بیضه باشد. تشخیص با معاینه دقیق و سونوگرافی داپلر قابل تایید است.
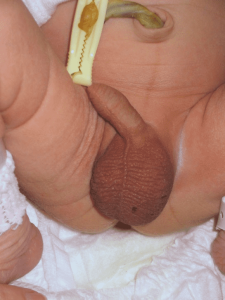

وقوع تورشن بعد از تولد
در انواعی که بعد از تولد تورشن رخ میدهد، علائم به صورت زیر در نوزاد ظاهر میشود:
بزرگ شدن و یا تورم و درد و حساسیت در بیضه بطور ناگهانی طی دقایقی. و گریه شدید ناگهانی و طولانی در نوزاد. تغییر رنگ قرمز یا قرمز تیره عنابی رنگ در بیضه ای که قبلاً رنگ و اندازه نرمال داشته است.



مشکل در تورشن بیضه، مسئله پیچ خوردن عروق بیضه و انسداد عروقی آن میباشد که طی چند ساعت باعث مرگ بیضهها شده و نیاز به جراحی اورژانسی برای نجات بیضهها دارد.
برای تشخیص آن باید معاینه کامل دقیق و یا سونوگرافی داپلر انجام داد. ولی درمان سریع و اورژانسی تورشن مهمتر از اتلاف وقت برای انجام سونوگرافی میباشد. (در صورتی که سونوگرافی اورژانسی در در دسترس نباشد.)
در زمان تشخیص مهم است که بتوان آن را از عفونت بیضه و یا خونریزی بیضه و یا هیدروسل یا فتق کشاله ران افتراق داد.
والدین باید دقت کنند که این موارد اورژانس را با کولیک نوزادی و شیرخوارگی اشتباه نکند.
طحال خارج رحمی، و غده فوق کلیه فوق رحمی. درد و تورم و سفتی بیضه و تغییر رنگ.سونو داپلر.
بیضه نزول نکرده
مسئله نسبتاً شایع میباشد و میتواند به صورت یک طرفه و دوطرفه رخ دهد. در ۲ تا ۵ درصد نوزادان پسر دیده میشود و در ۳۰ درصد نوزادان پسر نارس نیز ممکن است رخ دهد.
همانطور که گفته شد بیضهها در حدود ماه هفتم حاملگی از مکان اولیه خود، یعنی داخل شکم، شروع به نزول به سمت داخل کیسه بیضه میکنند و لذا احتمال بروز آن در نوزادان نارس بیشتر میشود.
در این نوزادان پس از تولد بیضه یا بیضهها در داخل کیسه بیضه (اسکروتوم) لمس نمیشوند.
پس در صورت عدم لمس بیضه در نوزاد پس از تولد ۳ تشخیص احتمالی وجود دارد که برای افتراق آنها معاینه دقیق روز اول تولد بسیار مهم و کمک کننده است.
این ۳ تشخیص عبارتند از:
اولین تشخیص: عدم تشکیل بیضه در داخل رحم در دوران جنینی میباشد. که با انجام سونوگرافی تشخیص آن مشخص میشود.
دومین تشخیص: عدم نزول بیضه یا بیضه نزول نکرده میباشد که در دوران جنینی بیضه هنوز پایین نیامده است. در این مورد تشخیص با انجام معاینه توسط متخصص و سونوگرافی مشخص میشود.

تشخیص سوم: بیضههای بالا رونده یا بیضههای رترکتیل هستند که با یک معاینه دقیق در روز اول تولد قابل تشخیص میباشد. به این صورت که اگر لمس بیضهها در روزهای اول تولد انجام شده باشد و سپس نتوان آن را در روزهای بعدی لمس کرد به احتمال زیاد بیضه رترکتیل میباشد. در این موارد بیضهها از اول تولد وجود دارند و در داخل کیسه بیضه هستند ولی به علت انقباض عضله بیضه در سرما، به صورت موقتی به سمت بالا جابجا و کشیده میشوند و مجدد در گرما، به سمت پایین و داخل کیسه بر میگردند.و این یک حالت نرمال در نوزاد میباشد. و گاه لمس میشوند و گاه نمیشوند.
در اغلب موارد بیضههای نزول نکرده تا چهار ماهگی خود بخود نزول میکنند. فقط نیاز به صبر کردن و پیگیری و معاینات مکرر دارد.
تشخیص با معاینه دقیق و سونوگرافی انجام میپذیرد.
درمان به صورت جراحی پس از ۴ ماهگی تا یک سالگی انجام میپذیرد ولی معمولاً قبل از شش ماه بهتر است این اقدام انجام شود. و نیاز به مشاور با متخصص ارولوژیست یا جراح کودکان میباشد.
هیپوسپادیاس و ختنه مادرزادی
هیپوسپادیاس (hypospadias) یک نقص مادرزادی تکا ملی در آلت تناسلی پسر میباشد به طوری که باعث میشود مجرای خروج ادرار در آلت تناسلی به جای قرار گیری در نوک آلت، در محلی غیر صحیح قرار داشته باشد که معمولا مجرای خروج ادرار در هر قسمت از تنه آلت میتواند باز شده باشد. این نقص تکاملی در حدود نیم درصد از پسر های متولد شده دیده میشود.
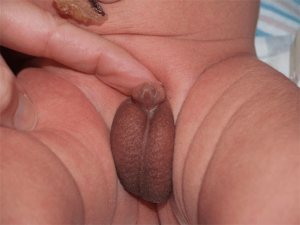


این ابنرمالیتی معمولا همراه است با نقص در شکل پوست سر آلت (پرپوس) بطوری که آلت نوزاد به شکل ختنه مادر زادی به نظر میرسد.
علت آن نامشخص است ولی شاید به علت قطع هورمونهای موثر در رشد ناحیه تناسلی پسر باشد که آن هم میتواند به علت مسائل ژنتیکی و یا عوامل محیطی باشد.
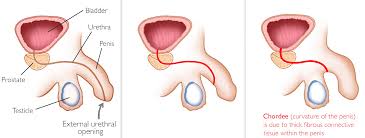
نقصهای همراه با هیپوسپادیاس:
- میتواند به صورت انحنای آلت تناسلی (کردی – chordee) باشد.
- یا نقص در پوست پوشاننده روی آلت تناسلی (پرپوس).
- در مواردی ممکن است بیضهها لمس نشوند.
- ممکن است جریان ادرار به صورت نامناسب و یا قطرهای باشد.
- همینطور در این موارد ممکن است نوزاد مستعد به عفونتهای ادراری باشد.
لذا در نوزاد مبتلا به هیپوسپادیاس نیاز است که بررسیهایی بر اساس معاینه و نظر متخصص انجام شود از جمله سونوگرافی و یا بررسی آزمایشات خونی و یا کاریوتایپ.
جراحی ترمیمی پوستی معمولا بعد از شش ماهگی و انجام ختنه در این نوزادان با تاخیر انجام میشود و باید حتماً توسط متخصص جراح انجام شود.
مشاهده ختنه های مادرزادی بعلت احتمال همراه بودن با هایپو سپادییاس، از مواردی هستند که انجام ختنه با تاخیر توصیه میشود و مشاوره با جراح و یا اورولوژیست قبل از انجام ختم ضروری است.
توجه ۱
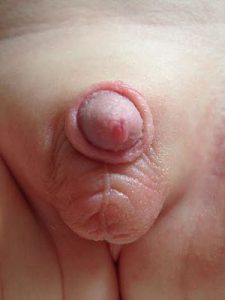
بیشتر هیپوسپادیاس ها همراه هستند با نقص در تشکیل پرپوس که ایجاد نمایی شبیه ختنه مادرزادی مینماید. ولی در موارد کمی هم هیپوسپادیاسهایی هستند که پوست روی آلت و پره پوس شکل نرمال دارد و تازه بعد از ختنه است که هیپوسپادیاس مشخص میشود.
توجه ۲
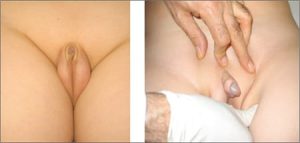
ولی الزاما تمام نوزادانی که همراه با نقص در تشکیل پوست میباشند یعنی با ختنه مادرزادی متولد میشوند، مبتلا به هیپوسپادیاس نمیباشند و مجرای خروجی ادرار میتواند در محل نرمال خود یعنی نوک آلت وجود داشته باشد. و این موارد شکل های مختلف تقریبا نرمال (وریشن نرمال) از پرپوس در نوزاد پسر محسوب میشود.با این وجود نیاز به معاینه دقیق توسط متخصص میباشد و برای انجام ختنه در این نوزادان باید حتماً قبلاً با متخصص جراح اطفال و یا اورولوژیست مشاور شده باشد. مانند تصویر زیر:
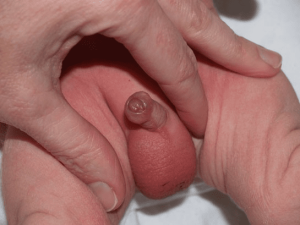
متاسفانه یک باور غلط در مورد ختنه مادرزادی این است که این ابنرمالیتی بعلت اقبال و شانس خوب بوده است و نوزاد نظر کرده است. در حالی که این صحیح نمیباشد و باید حتماً جهت بررسی مشکلات زمینه ای که ممکن است همراه با این ابنرمالیتی وجود داشته باشد با پزشک متخصص مشاوره شود.
میکروپنیس یا آلت تناسلی کوچک در پسر

در مواردی نوزادان با طول آلت تناسلی کوچک و یا قطر کوچکتر از نرمال متولد میشوند. این مسئله میتواند به علت سابقه فامیلی و یا نژادی باشد و یا به علت مشکلات هورمونال و کمبود هورمون های داخلی از جمله هیپوفیز، هیپوتالاموس و آدرنال باشد. حداقل طول نرمال آلت تناسلی در نوزاد پسر در منابع علمی ۲.۵ سانتیمتر و قطر آن ۰.۹ سانتیمتر میباشد. و لذا طول آلت تناسلی کمتر از ۲ سانتی متر میکروپنیس میگویم البته اندازه گیری آن باید توسط پزشک و متخصص اطفال و نوزادان بروش صحیح انجام شود. و در نوزادان چاق باید چربی ناحیه پوبیس را فشار داد که در اندازه گیری اشتباه نشود و به اشتباه مارک میکرو پنیس بر کودک گذاشته نشود و اقدامات تشخیصی یا درمانی بی مورد انجام نگردد.
لذا والدین باید توجه داشته باشند که در صورت مشکوک بودن پزشک به میکرو پنیس، با متخصص غدد اطفال مشورت نمایند تا برای اطمینان از سلامتی نوزاد و عدم کمبود هورمونهای داخلی اطمینان حاصل نمایند.
فتق کشاله ران یا هرنی اینگوینال
این مسئله در یک تا ۵ درصد نوزادان ممکن است رخ دهد ولی در نوزادان نارس تا ۱۰ درصد موارد ممکن است مبتلا باشند.

به صورت طبیعی در اواخر دوران جنینی بیضهها از محل اولیه خود در داخل شکم از طریق مجرا و کانالی به داخل کیسه بیضه مهاجرت و نزول میکند. بعد در حالت طبیعی آن مجرا، پس از نزول بیضهها بسته میشوند و ارتباط حفره داخل شکم با کیسه بیضه قطع میشود. در کشاله ران به علت عدم بسته شدن مجرای نزول بیضه در دوران پس از تولد، رودهها ممکن است از طریق آن مجرا به داخل کیسه بیضه وارد شوند و در آنجا گیر کنند و باعث اختناق و انسداد عروقی شده و روده نکروز شود. ولی در مواردی هم به صورت رفت و آمد روده وارد و یا خارج میشوند. یعنی در زمانی که نوزاد در حالت خوابیده است، روده داخل شکم میرود و در مواردی که نوزاد ایستاده است، مجددا روده به داخل کیسه بیضه وارد میشود و تورم در کیسه بیضه مشاهده میشود.
علامت شایع فتق کشاله ران:
برجستگی در ناحیه کشاله ران و یا تورم در کیسه بیضه میباشد این تورم در داخل کیسه بیضه میتواند در حالت گریه کردن و یا ایستادن بیشتر باشد و در طی خوابیدن و در شب ها کمتر باشد در مواردی که تورم در ناحیه کشاله ران و یا کیسه بیضه به صورت پایدار و بیشتر از یک یا دو ساعت باشد میتواند خطرناک باشد و به سمت یک اختناق رودهای پیش برود که در این موارد محل تورم سفت شده و تحت کشش است ونیز رنگ ان محل تغییر پیدا میکند تیره تر شده و ممکن است همراه با گریه های شدید و مداوم و استفراغ در نوزاد و شیرخوار باشد. فتق کشاله ران همیشه نیاز به جراحی داشته و باید هرچه زودتر جراحی انجام شود. مگر در مواردی که روده ها در داخل کیسه بیضه گیر افتاده است و جابه جا نمیشود و به همراه با علائم اختناق میباشد باید به صورت بسیار اورژانسی درمان شود.
ختنه

در دوران نوزادی ختنه به عنوان سنت و یا اعتقادات و یا بعلت دلايل پزشکی مفید آن در حال حاضر انجام میشود. حتی در آمریکا ۳۰ درصد مذکرها ختنه میشوند.
فواید پزشکی ختنه کردن:
بهداشت بهتر در آلت تناسلی و کاهش عفونت ادراری و همچنین جلوگیری از انتقال عفونتهای جنسی و یا کاهش بروز سرطان های مربوط به آن میباشد.
زمان ختنه نوزاد:
در بعضی از مراکز درمانی ختنه در روز دوم و یا سوم تولد انجام میشود و در مراکز دیگر تا یک سالگی به تاخیر میافتد گرچه اجماع جهانی و علمی مستندی برای بهترین زمان ختنه اعلام نشده است ولی در اغلب موارد بعد از سه روزگی از تولد تا سن ۲ ماهگی انجام میشود. و به نظر میرسد که در این سن ۳ روزگی تا ۳۰ روزگی، زمان مناسبتری برای انجام ختنه در دوران نوزادی و شیرخوارگی میباشد چه از نظر مسائل پزشکی و جسمی و چه از نظر مسائل روحی و روانی برای کودک. البته من نیز این دوران سه هفتگی تا دو ماهگی را برای ختنه توصیه میکنند.
توجه
البته باید بدانید مواردی وجود دارند که انجام ختنه در روزهای اول تولد توصیه میشود این موارد شامل:
۱- سابقه مشکلات آناتومیک کلیه و مجاری ادراری در سونوگرافی دوران جنینی داخل رحمی.
۲- سابقه وجود مشکلات و ابنورمالیتی در سونوگرافی کلیه و مجاری ادرار بعد از تولد.
۳- وجود مشکلات تنگی آناتومیک نوک مجرای ادرار که به صورت مادرزادی باعث تنگی محل خروج ادرار و ادرار کردن به صورت قطره قطره و یا با جریانی بسیار باریک میشود که گاه به علت وجود پوست روی سر آلت تناسلی (پرپوس) که به صورت تنگ، نوک آلت را در بر گرفته است میباشد.
۴- یا در صورت بالا بودن احتمال بروز عفونتهای ادراری. و یا داشتن سابقه قبلی عفونت ادراری نیاز به ختنه زودرس در روزهای اول تولد میباشد
همچنین در مواردی هم توصیه به تاخیر در انجام ختنه میشود از جمله موارد زیر:
۱- در نوزادان نارس کمتر از ۳۷ هفته حاملگی. در نوزادان کم وزن یعنی نوزادان با وزن کمتر از ۲.۵ کیلویی. ( هفته بیشتر از ۴۰ هفته حاملگی و وزن بیشتر از سه تا سه و نیم کیلو باشد)
۲- وجود هیپوسپادیاس در نوزاد (محل خروج ادرار در محل غیر طبیعی خود قرار گرفته باشد).
۳- وجود ابنرمالیتی تکاملی پوست روی آلت تناسلی (پره پوس)، یعنی نوزاد متولد شده با ختنه مادرزادی.
همه نوزادان باید قبل از انجام ختنه از نظر سلامتی آناتومیک ناحیه ژنیتال معاینه کامل شوند.
در اغلب موارد به صورت روتین و معمول قبل از انجام ختنه آزمایشات خونی جهت بررسی مسائل انعقادی انجام نمیشود. ولی هم در منابع معتبر توصیه میشود و هم من توصیه مینمایم که این آزمایشات قبل ار ختنه انجام بشود.
دو نوع اصلی از بی حسی موضعی که برای کاهش درد نوزاد استفاده میشود عبارتند از:
۱- یک کرم بیحسی موضعی که حدود ۲۰ تا ۴۰ دقیقه طول میکشد تا اثر کامل خود را نشان دهد.
۲- و دیگری داروی بی حسی تزریقی که زمان کمتری برای شروع اثر گذاشتن نیاز دارد و ممکن است مدت زمان بی حسی کمی طولانی تر ایجاد کند.
گاهی اوقات استفاده از قطره استامینوفن نیز تجویز میشود. این به کاهش درد در طول جراحی و چند ساعت پس از آن کمک میکند. دادن پستانک و دست زدن به نوزاد نیز میتواند به کاهش استرس و درد کمک کند.در شیرخواران بزرگتر بیهوشی عمومی توصیه میشود.
اگر شیرخوار تا دو ماهگی ختنه نشده باشد پس میتوان ختنه را به تاخیر اندازید تا شش ماهگی چرا که ختنه در یک تا دو ماه اول با بی حسی موضعی بهتر و آسانتر است و در ماههای بالاتر بیحسی موضعی مشکلتر میباشد ولی در شش ماهگی نیاز به بیهوشی داشته و برای شیرخوار راحتتر میباشد گرچه این هم همراه با ریسک بیهوشی میباشد البته این ریسک زیادی نیست. و معمولاً بیهوشی در شیرخواران ۶ ماه safe و امن میباشد. لازم به ذکر است که بی حسی موضعی سالمتر و بی خطر از بیهوشی عمومیبرای نوزاد و شیر خوار میباشد و نوزاد بهتر تحمل یکند به صورت شایعتری انجام میشود.
روش های ختنه
۱- روش غیر جراحی (حلقه یا رینگ).
الف- با استفاده از روش پلاستی بل plastibell

ب- و روش Circumplast که این روشها از دوران نوزادی تا سن ۶ ماهگی قابل انجام است.
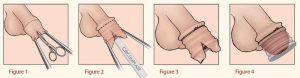
۲- روش جراحی:
که انواع مختلفی داشته و بسته به سلیقه جراح به روش mogen و Gomco میباشد.

زمان ترخیص پس از انجام عمل ختنه، معمولاً یک ساعت پس از توقف آخرین خونریزی میباشد. همچنین بهتر است نوزاد پس از اتمام ختنه، یک نوبت ادرار بکند. نوزاد و یا شیر خوار میتواند در کلینیک و یا بیمارستان برای یک یا دو ساعت به صورت سرپایی تحت نظر باشد. البته در صورت انجام بیهوشی عمومینیاز به مراقبت در بیمارستان به مدت طولانی تر میباشد.
نکات و مراقبت های بعد از انجام ختنه:
۱- پس از انجام ختنه، تورم و قرمزی نوک آلت تناسلی که پررنگ تر به نظر میرسد میتواند طبیعی باشد که شاید چند روز هم طول بکشد.
۲- تمیز نگه داشتن محل ختنه در روزهای اول پس از انجام آن مهم است.
۳- نوزاد باید طی ۸ ساعت از ختنه حتماً ادرار کرده باشد.
۴- در ۲۴ ساعت اول پس از ختنه استفاده از کرم آنتی بیوتیک چشمی در محل برش ختنه و همچنین در نوک آلت تناسلی و نیز روی گاز استریل پوشیده شده روی محل ختنه لازم میباشد. به طوری که بعد از هر بار ادرار کردن نوزاد مجدد محل ختنه را با پنبه و آب پاک کرده و پماد زده و با گاز استریل آغشته به پماد آنتی بیوتیک میبندیم، که این اقدامات حد اکثر تا ۲۴ ساعت اول بعد از ختنه انجام میشود.
۵- بعد از ۲۴ ساعت از ختنه دیگر نیاز به پوشش با گاز استریل نیست و فقط از آنتیبیوتیک موضعی روی زخم و محل برش و نیز روی نوک مجرای ادرار استفاده میکنیم که محل زخم و نوک آلت به پوشک نچسبند. همچنین در هر بار ادرار و یا مدفوع کردن نوزاد، باید محل را با آب و پنبه پاک کرد وگاه از صابون میشود استفاده نمود اگر با مدفوع آلوده شده باشد. و مجدد کرم آنتی بیوتیک روی محل زخم استفاده نمود.
۶- چرب کردن نوک آلت با پماد چشمی استریل یا آنتی بیوتیک چشمی شاید برای چند هفته لازم باشد، تا از سایش و صدمه به نوک حساس آلت جلوگیری شود و نیز از ایجاد چسبندگی در نوک مجرا که باعث تنگی آن میشود و از عوارض شایع ختنه میباشد پیشگیری گردد.
۷- پوستهها یا (د برید – debride) ترشحات خشک شده و یا کبرههای زرد مانند که شبیه به چرک خشک شده میباشد و در محل برش زخم و یا دور آن بعد از چندین روز از ختنه ایجاد میشوند، ممکن است دیده شوند و دلیل بر عفونت در محل ختنه نمیباشد. و یک روند ترمیم طبیعی در محل زخم است. و در حقیقت پوسته های خشک شده و مرده میباشند که خود به خود میافتند و نگرانی ندارد.

مراحل قدم به قدم ترمیم طبیعی و بهبود نرمال زخم محل ختنه
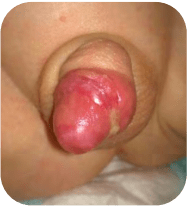
در تصویر اول مشاهده مینمایید که در مراحل اولیه ترمیم روزهای اول، تورم و قرمزی زیاد ایجاد شده که در یکطرف آلت هم بیشتر از سمت دیگر است و نرمال بوده و (این ناقرینه بودن گاه به طور نرمال در طی یک روند طبیعی ترمیم دیده میشود). و نیز کمیترشحات سفید و زرد رنگ وجود دارد که تجمع همان سلول ها پوست و چربی پوست در حال ترمیم میباشند و چرک نمیباشند.
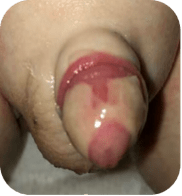
در تصویر دوم در ادامه ترمیم در روزهای بعدی، قرمزی و تورم کمتری وجود دارد ولی مراحل ترمیم بیشتری را در روی پوست نوک آلت مشاهده میکنیم. همانطور که روند ترمیم و تکامل پوست جدید ایجاد میشود لایه های زرد رنگ ترمیمیروی نوک آلت بتدریج تبدیل به پوست نرمال میشوند.

در تصویر سوم در آلت، قرمزی و تورم کمتری وجود دارد ولی خشک شدن بیشتری در ضایعات دیده میشود که این در طی اواخر روند طبیعی ترمیم دیده میشود. ترشحات و ضایعات زرد رنگ روی آلت، نشانه عفونت و یا وجود چرک نمیباشند بلکه تجمع و خشک شدگی چربیها و سلولهای پوست در مراحل نزدیک به انتهای ترمیم میباشند.

در تصویر چهارم تورم و بهبود زخم مشاهده میشود ونیز مقداری کبودی در پوست دیده میشود که به دنبال عمل جراحی به صورت طبیعی ممکن است رخ دهد و این کبودی ها خود به خود بهبود مییابد. مشاهده میکنید که رنگ پوست به حالت نزدیک به نرمال برگشته است و لایه جدید پوست ترمیمیدر این آخرین مرحله ترمیم شکل گرفته است.
۸- ممکن است چند قطره خون یا لکه های خیلی کوچک خون در یک یا دو روز اول بعد از ختنه دیده شود که مشکلی نیست ونگرانی ندارد. و درمانی لازم نیست.
مدت زمان بهبود ختنه ۷ تا ۱۰ روز میباشد.
طی این مدت برای چند روز باید نوک آلت را از نظر تغییر رنگ تیره و یا بیشتر شدن قرمزی نوک آلت و یا تورم و یا خونریزی تحت نظر بگیریم و محل برش را از نظر ترشحات مایع زرد و عفونت و التهاب کنترل نماییم و پماد آنتی بیوتیکی چرب نماییم.همچنین نوک آلت را از نظر چسبندگی کنترل نماییم.
در چه مواردی پس از ختنه کردن نوزاد باید به پزشک مراجعه نماییم؟
۱- در صورت وجود جریان باریک و یا قطره قطره در حین ادرار کردن.
۲- در صورت درد و یا سوزش و گریه حین هر بار ادرار کردن.
۳- در صورت عدم ادرار کردن تا ۸ ساعت یا بیشتر پس از اتمام ختنه
۴- در صورت افتادن حلقه دور آلت طی ۳ روز اول از انجام ختنه. و یا در صورت نیافتن حلقه تا ۱۰ روز یا بیشتر پس از انجام ختنه
۵- علائم دیگر عفونت، مانند تورم یا بدتر شدن ترشحات، یا تاولهای پر از چرک قرمزی شدید نوک آلت یا التهاب شدید آلت و یا تورم بیضهها و یا تورم خود آلت.
۶- قرمزی نوک آلت بعد از ۷ تا ۱۰ روز بدتر میشود یا از بین نمیرود.
۷- تغییر رنگ کبودی و یا بنفش شدن نوک آلت تناسلی.
۸- وجود ترشحات تیره و غلیظ بعد از ۳ یا ۵ روز و یا شروع ترشحات مایع زرد غلیظ به خصوص بعد از یک هفته از ختنه.
۹- خونریزی که متوقف نمیشود.

۱۰- خونریزی به مقدار بیش از یک چهارم پوشک را گرفته باشد.
۱۱- تب.
با این حال، با مداخله سریع، تقریباً تمام مشکلات مربوط به ختنه به راحتی درمان میشوند.
عوارض ختنه چه میباشد؟
۱- خونریزی بعد از چند ساعت از اتمام ختنه به خصوص با حجم زیاد که بیشتر از یک چهارم پوشک را در بر گرفته باشد. عوارض خونریزی با روش حلقه و رینگ کمتر اتفاق میافتد. خونریزی چند قطره در طی روز اول مشکلی ندارد.
۲- عفونت محل ختنه که به خصوص در ۵ تا ۶ روز بعد از ختنه و به صورت ترشحات مایع زرد و یا تیره به همراه تورم و تغییر رنگ آلت تناسلی دیده میشود. البته بسیار نادر میباشد.
۳- برداشت ناکافی پوست روی آلت تناسلی (پرپوس) در حین انجام ختنه که گاه نیاز به ختنه مجدد میشود.
۴- برداشت زیاد پوست روی آلت تناسلی در حین انجام ختنه که باعث در معرض قرار گرفتن بیشتر قسمت مخاطی آلت تناسلی میشود.
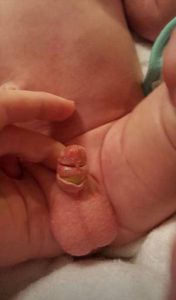
چسبندگی های پوستی محل برش
۱- التهاب نوک مجرای ادرار (و یا meatitis) که به صورت قرمزی نوک مجرا و در مراحل بعدی بصورت تنگی در نوک مجرا خود را نشان میدهد.
۲- استنوز مه آ و یا چسبندگی و یا تنگی نوک مجرا در حدود ۲ تا ۵ درصد موارد ختنهها ممکن است رخ دهد و شاید حتی تا یک سال پس از انجام ختنه بروز نماید لذا باید توجه و پیگیری از نظر جریان ادرار نوزاد و شیرخوار و معاینات بالینی در کلینیک پس از انجام ختنه به صورت سریال انجام شود.
تسکین درد ختنه با بیحسی موضعی قبل از انجام ختنه و یا دادن گلوکز خوراکی در طی ختنه و یا دادن قطره استامینوفن قبل ختنه و یا بعد از ختنه (حداکثر برای ۲۴ ساعت بعد از انجام ختنه) برای گریه و بیقراری مفید میباشد.
توجه داشته باشید که تنگی نوک مجرا و یا استنوز نوک مه آ میتواند به دو صورت زودرس و دیررس پس از انجام ختنه ایجاد شود. نوع زودرس آن معمولا بعد از یک یا سه هفته از ختنه شکل میگیرد که به علت عدم استفاده مکرر از پماد چشمی و تماس مکرر نوک آلت با پوشک خشک میباشد. پس نوک آلت و پوشک را چرب یا لغزنده نمایید.
نوع دیررس تنگی مجرا بعلت تماس مکرر با ادرار و یا پوشک ایجاد میشود و باعث یک التهاب خفیف و طولانی در نوک مجرا میگردد.
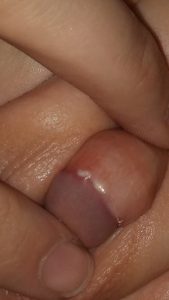
استنوز مه آ و یا تنگی نوک آلت
به نوک مجرای ادرار پسردر اصطلاح پزشکی (مه آ) گفته میشود و برش نوک مجرای تنگ در پسر را (مه آ تومی) گوییم.
معمولا تنگی نوک مجرای ادرار به علت التهاب و یا عفونت و یا تماس مکرر با پوشک و یا ادرار ایجاد میشود. وجود کریستالهای اسید اوریک و آمونیاک در پوشک از علل دیگر ایجاد آن میباشد. ولی شایعترین علت آن ختنه کردن و عدم مراقبتهای بعد از ختنه میباشد.
علائم تنگی مجرا به صورت جریان باریک و یا اسپری شدن ادرار و یا قطره قطره آمدن ادرار میباشد. همچنین سوزش و درد گریه در زمان ادرار کردن مشاهده میشود. از علائم دیگر احساس داشتن ادرار به صورت مکرر میباشد. گاهی قطره خون بعد از اتمام ادرار ممکن است در محل پوشک دیده شود.
تشخیص با معاینه و مشاهده جریان ادرار میباشد و درمان آن به صورت جراحی سرپایی در کلینیک میباشد که با برش کوچک و ظریفی در نوک مجرا تنگی برطرف میشود.
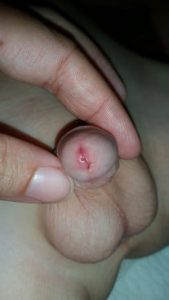

با روش پلاستی بل: تنگی مه آ کمتر دیده میشود همچنین احتمال بروز خونریزی بعدی کمتر است و عفونت با آن ممکن است افزایش داشته باشد.
در تنگی مه آ نوع زودرس که طی روزها و هفته های اول پس از ختنه روی میدهد میتوان با استفاده از پماد چشمی و آنتی بیوتیکی موضعی از بروز آن پیشگیری کرد ولی در نوع تنگی مه آ دیررس بعلت تماس مکرر با ادرار و پوشک تولید التهاب خفیف مزمن در نوک مجرای میشود که برای درمان آن نیاز به استفاده از پمادهای کورتیکواستروئید و یا برش موضعی (مه آ تومی) در کلینیک بصورت سر پایی میباشد.
وجود ادرار قرمز و یا خونی در نوزاد پسر میتواند به دلایل زیر باشد:
- تنگی مه آ و التهاب آن.
- وجود کریستالهای اورات و کلسیم در ادرار.
- وجود دهیدریشن و کمبود آب بدن.
- ویا وجود خون در ادرار به دلایل مختلف (عفونت و سنگ ادراری) که با ازمایش ادرار تایید میشود.